从动物实验、临床与病毒学、病理观察,发现有以下二种机理:
(一)病毒直接作用 实验中将病毒注入血循环后可以心肌炎。以在急性期,主要在起病9天以内,病人或动物的心肌中可分离出病毒,病毒荧光抗体检查结果阳性,或在电镜检查时发现病毒颗粒。病毒感染心肌细胞后产生溶细胞物质,使细胞溶解。
(二)免疫反应 实验与人体病毒性心肌炎起病9天后心肌内已不能再找到病毒,但心肌炎变仍继续;有些患者病毒感染的其他症状轻微而心肌炎表现颇为严重;还有些患者心肌炎的症状在病毒感染其他症状开始一段时间以后方出现;有些患者的心肌中可能发现抗原抗体复合体。以上都提示免疫机制的存在。实验中小鼠心肌细胞感染少量柯萨奇病毒,测得其细胞毒性不显著;如加用同种免疫脾细胞,则细胞毒性增强;如预先用抗胸脾抗体及补体处理免疫脾细胞,则细胞毒性不增强;若预先以柯萨奇B抗体及补体处理免疫脾细胞,则细胞毒性增加;实验说明病毒性心肌炎有细胞介导的免疫机制存在。研究还提示细胞毒性主要由T淋巴细胞所介导。临床上,病毒性心肌炎迁延不愈者,E花环、淋巴细胞转化率、补体C均较正常人为低,抗核抗体、抗心肌抗体、抗补体均较正常人的检出率为高,说明病毒性心肌炎时免疫机能低下。最近发现病毒性心肌炎时自然杀伤细胞的活力与α干扰素也显著低于正常,γ干扰素则高于正常,亦反映有细胞免疫失控。小鼠实验性心肌炎给免疫抑制剂环孢霉素A后感染早期使病情加重和死亡率增高,感染1周后给药则使死亡率降低。
以上资料提示病毒性心肌炎早期以病毒直接作用为主,以后则以免疫反应为主。
病毒性心肌炎有哪些表现及如何诊断?
病毒性心肌炎的诊断必须建立在有心肌炎的证据和病毒感染的证据基础上。胸闷、心悸常可提示心脏波及,心脏扩大、心律失常或心力衰竭为心脏明显受损的表现,心电图上ST-T改变与异位心律或传导障碍反映心肌病变的存在。病毒感染的证据有以下各点:
①有发热、腹泻或流感症状,发生后不久出现心脏症状或心电图变化。
②血清病毒中和抗体测定阳性结果,由于柯萨奇B病毒最为常见,通常检测此组病毒的中和抗体,在起病早期和2~4周各取血标本一次,如二次抗体效价示4倍上升或其中一次≥1∶640,可作为近期感染该病毒的依据。
③咽、肛拭病毒分离,如阳性有辅助意义,有些正常人也可阳性,其意义须与阳性中和抗体测定结果相结合。
④用聚合酶链反应法从粪便、血清或心肌组织中检出病毒RNA。
⑤心肌活检:从取得的活组织作病毒检测,病毒学检查对心肌炎的诊断有帮助。
附录 1995年全国心肌炎心肌病专题座谈会提出的成人急性病毒性心肌炎诊断参考标准
(一)在上呼吸道感染、腹泻等病毒感染后1~3周内或急性期中出现心脏表现,如严重乏力(心排血量降低)、第一心音明显减弱、舒张期奔马律、心包摩擦音、心脏扩大、充血性心力衰竭或阿-斯综合征等。
(二)上述感染后1~3周内或与发病同时新出现的各种心律失常和(或)心电图异常而在未服抗心律失常药物前出现下列心电图改变者:
1.房室传导阻滞、窦房阻滞或束支传导阻滞。
2.2个以上导联S-T段呈水平型或下斜型下移≥0.05mV,或多个导联S-T段异常抬高或有异常Q波。
3.多源、成对室性早搏,自主性房性或交界性心动过速、持续或非持续阵发性室性心动过速,心房或心室扑动、颤动。
4.2个以上以R波为主的导联T波倒置、平坦或降低
5.频发房性早搏或室性早搏。
注:具有1~3任何一项即可诊断;具有4或5,以及无明显病毒感染史者必须具有以下指标之一,以助诊断:
1.有下列病原学依据之一:
⑴第2份血清中同型病毒抗体滴度较第1份血清升高4倍(2份血清应相隔2周以上)或一次抗体效价≥640者为阳性,320者为可疑(如以1∶32为基础者则宜以≥256为阳性,128为可疑阳性,根据不同实验室标准作决定)。
⑵病毒特异性IgM≥1∶320者为阳性(按各实验室诊断标准,但需在严格质控条件下)。上述⑴、⑵如同时有同种病毒基因阳性者更支持有近期病毒感染。
⑶单有血中肠道病毒核酸阳性,可能为其它肠道病毒感染。
⑷从心内膜、心肌、心包或心包穿刺液中测出肠道病毒或其他病毒基因片段。
2.左室收缩功能减弱(经无创或有创检查证实)。
3.病程早期有CK、CK-MB、AST、LDH增高,并在急性期中有动态变化。如有条件可进行血清心脏肌钙蛋白I或肌钙蛋白T、肌凝蛋白轻链或重链测定。
(三)对尚难明确诊断者可长期随访。在有条件时可作心内膜心肌活检进行病毒基因检测及病理学检查。
在考虑病毒性心肌炎诊断时,应除外甲状腺功能亢进症、二尖瓣脱垂综合征及影响心肌的其他疾患如风湿性心肌炎、中毒性心肌炎、冠心病、结缔组织病、代谢性疾病以及克山病(克山病地区)等。如有条件必需进行上述任何一项病原学检查。
病毒性心肌炎应该做哪些检查?
1.白细胞计数可升高,急性期血沉可增速,部份患者血清转氨酶、肌酸磷酸激酶增高,反映心肌坏死。
2.心电图
①ST-T变化:T波倒置或减低常见,有时可呈缺血型T波变化;ST段可有轻度移位。
②心律失常:除窦性心动过速与窦性心动过缓外,异位心律与传导阻滞常见。房性、室性、房室交接处性早搏均可出现,约2/3患者以室性早搏为主要表现。早搏可有固定的联律间距,但大多数无固定的联律间距,部分符合并行收缩,这种无固定联律间距的早搏可能反映异位兴奋性,患者除早搏外无其他发现,可能来自局灶性病变。早搏可为单源性,也可为多源性。室上性或室性心动过速比较少见,但室性心动过速有可能引起昏厥。心房颤动与扑动也见到,扑动相对较少见。上述各种快速心律可以短阵屡发,也可持续不止。心室颤动较少见。但为猝死的原因。一至三度窦房、房室、束支或分支传导阻滞都可出现,约1/3患者起病后迅速发展为三度房室传导阻滞,成为猝死的另一机理。上述各种心律失常可以合并出现。心律失常可以见于急性期,在恢复期消失,亦可随疤痕形成而造成持久的心律失常。疤痕灶是引起早搏反复出现的基础之一。
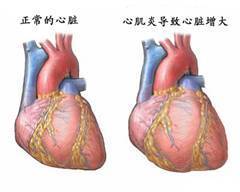
3. X线检查 局灶性心肌炎无异常变化。弥漫性心肌炎或合并心包炎的患者心影扩大,心搏减弱,严重者可见肺充血或肺水肿。
4.超声心动图 可有左室收缩或舒张功能异常、节段性及区域性室壁运动异常、室壁厚度增加、心肌回声反射增强和不均匀、右室扩张及运动异常。
5.核素检查 2/3患者可见到左室喷血分数减低。
6.病毒学检查,包括从咽拭子或粪便或心肌组织中分离出病毒,血清中检测特异性抗病毒抗体滴定度,从心肌活检标本中用免疫荧光法找到特异抗原或在电镜下发现病毒颗粒,以及用聚合酶链反应从粪便、血清、心肌组织中检测病毒RNA。
病毒性心肌炎容易与哪些疾病混淆?
临床上病毒性心肌炎应与以下疾病进行鉴别:
1、风湿性心肌炎
风湿性心肌炎是风湿热的重要表现之一, 其发病与链球菌感染有关。因此, 风湿性心肌炎患儿发病前多有链球菌感染史, 如扁桃体炎、咽炎、猩红热等。本病的特点是: ①多发于学龄儿童和青春期, 婴幼儿甚为少见。而病毒性心肌炎可发生于任何年龄组, 包括新生儿、婴儿乃至成人。②心脏受累包括心内膜、心肌和心包, 故称全心炎, 以心内膜受累最多见, 尤其是二尖瓣和主动脉瓣。而病毒性心肌炎主要侵犯心肌, 也可累及心包, 此时称为病毒性心肌心包炎。累及心脏瓣膜者甚为少见。③风湿性心肌炎主要表现为奔马律, 心电图以P2R 间期延长(É 度房室传导阻滞) 为主, 严重心律失常者少见。而病毒性心肌炎多有各类早搏, 也可有不同程度的窦房阻滞、房室传导阻滞及心动过速等。另外,风湿性心肌炎引起猝死者少见, 而病毒性心肌炎可致病儿猝死。④风湿性心肌炎的实验室检查可有链球菌感染的证据, 如抗“O ”高、C 反应蛋白阳性等。而病毒性心肌炎主要表现为心肌酶谱异常, 或与病毒感染有关的抗体滴定度升高, 免疫球蛋白异常。
2、心内膜弹力纤维增生症
心内膜弹力纤维增生症(EFE) 和心肌炎有相似之处。其病理改变主要是心内膜弹力纤维增厚, 病变可累及瓣膜、心内膜下心肌也可发生变性或坏死。本病多发生于6 个月左右的婴儿。其临床表现为心脏扩大(以左室大为主) 和充血性心力衰竭, 可由上呼吸道感染诱发; 心电图表现为电压高, 提示心房或心室大(以左室大为主)。而病毒性心肌炎多为低电压和ST2T 波异常。EFE 之超声心动图主要表现为心内膜反光增强、增厚, 心肌收缩无力; 而病毒性心肌炎多数表现正常,有心力衰竭时可见心腔扩大, 心肌收缩无力, 少数可见心包积液征。
3、原发性心肌病
小儿原发性心肌病起病迁延, 病程长, 多以扩张型(充血性) 心肌病为主。其临床特点是心脏显著扩大,X线表现为心脏普遍扩大或呈球形, 心脏搏动弱, 超声心动图多显示左房左室大、心功能减退, 也可显示心室壁肥厚。心电图可有电压高、各种心律失常及非特异性的ST 2T 波改变。
4、川崎病
本病又称皮肤粘膜淋巴结综合征。其病因尚不清楚, 主要累及皮肤、粘膜和淋巴结, 多见于5 岁以内婴幼儿。其临床表现为发热(多为高热, 持续5 天以上, 抗生素治疗无效) , 皮疹, 结合膜炎, 口唇红斑干裂, 口腔粘膜炎症, 非化脓性淋巴结炎。10%~ 40% 患儿心脏受累, 主要是冠状动脉炎, 可有心肌缺血、心肌梗塞或动脉瘤破裂致猝死。本病累及心脏时需与心肌炎相鉴别。但心肌炎通常无持续发热, 也不会累及皮肤粘膜和淋巴结, 超声心动图检查有时可发现冠状动脉扩张和动脉瘤。
5、非病毒性心肌炎
(1)白喉所致中毒性心肌炎 此类心肌炎患儿易发生房室传导阻滞、束支阻滞和早搏, 心力衰竭出现快,且易致心源性休克。可根据流行病学对本病做出诊断和鉴别诊断。近年来, 由于三联疫苗的广泛应用, 白喉的发病率已大大降低, 因而由白喉所致的心肌炎已甚为少见。
(2)落矶山斑热(RM SF) 由立克次体感染所致, 主要发生在美国、加拿大、墨西哥、中美洲和南非。其临床特征为头痛、发热和皮疹三联征。RM SF 由蜱传播, 可由立克次体血管炎及血栓引起心肌炎、中枢神经系统损害、肾功能障碍、血管性虚脱、肺水肿及手足指趾坏疽。实验室检查可有血小板减少、血钠低。免疫组织学检查发现立克次体, 或由PCR 方法发现在血流中有立克次体核酸序列, 即可确诊RM SF。
6、其他引起心肌损害的疾病
(1)自身免疫性疾病 包括类风湿、系统性红斑狼疮、结节性多动脉炎、皮肌炎、硬皮病等, 均可引起心肌损害。但此类疾病的共同特点是常累及多个器官。因此, 此类患者除心肌损害外, 尚可见关节、皮肤、肾脏、肝脾等损害。实验室检查可见血沉快、类风湿因子、抗核抗体阳性、狼疮细胞阳性等。
(2)糖原累积病 主要是Ê 型糖原累积病。可有心脏扩大而心脏杂音不明显。其心电图特点PC 是P 波高尖, P2R 间期缩短,QRS 波电压升高。本病常侵犯骨骼肌, 故患儿常有肌张力低下。
病毒性心肌炎应该做哪些检查?
1.白细胞计数可升高,急性期血沉可增速,部份患者血清转氨酶、肌酸磷酸激酶增高,反映心肌坏死。
2.心电图
①ST-T变化:T波倒置或减低常见,有时可呈缺血型T波变化;ST段可有轻度移位。
②心律失常:除窦性心动过速与窦性心动过缓外,异位心律与传导阻滞常见。房性、室性、房室交接处性早搏均可出现,约2/3患者以室性早搏为主要表现。早搏可有固定的联律间距,但大多数无固定的联律间距,部分符合并行收缩,这种无固定联律间距的早搏可能反映异位兴奋性,患者除早搏外无其他发现,可能来自局灶性病变。早搏可为单源性,也可为多源性。室上性或室性心动过速比较少见,但室性心动过速有可能引起昏厥。心房颤动与扑动也见到,扑动相对较少见。上述各种快速心律可以短阵屡发,也可持续不止。心室颤动较少见。但为猝死的原因。一至三度窦房、房室、束支或分支传导阻滞都可出现,约1/3患者起病后迅速发展为三度房室传导阻滞,成为猝死的另一机理。上述各种心律失常可以合并出现。心律失常可以见于急性期,在恢复期消失,亦可随疤痕形成而造成持久的心律失常。疤痕灶是引起早搏反复出现的基础之一。
3. X线检查 局灶性心肌炎无异常变化。弥漫性心肌炎或合并心包炎的患者心影扩大,心搏减弱,严重者可见肺充血或肺水肿。
4.超声心动图 可有左室收缩或舒张功能异常、节段性及区域性室壁运动异常、室壁厚度增加、心肌回声反射增强和不均匀、右室扩张及运动异常。
5.核素检查 2/3患者可见到左室喷血分数减低。
6.病毒学检查,包括从咽拭子或粪便或心肌组织中分离出病毒,血清中检测特异性抗病毒抗体滴定度,从心肌活检标本中用免疫荧光法找到特异抗原或在电镜下发现病毒颗粒,以及用聚合酶链反应从粪便、血清、心肌组织中检测病毒RNA。
病毒性心肌炎应该如何预防?
大多数患者经过适当治疗后痊愈,不遗留任何症状或体征。极少数患者在急性期因严重心律失常、急性心力衰竭和心源性休克而死亡。部分患者经过数周或数月后病情趋地稳定,但有一定程度的心脏扩大、心动能减退、心律失常或心电图变化,此种情况历久不变,大致为急性期后心肌疤痕形成,成为后遗症。还有部分患者由于急性期后炎症持续,转为慢性心肌炎,逐渐出现进行性心脏扩大、心功能减退、心律失常,经过数年或一、二十年后死于上述各并发症。各阶段的时间划分比较难定,一般可以6个月以内为急性期,6月至1年为恢复期,1年以上为慢性期。急性期不明确的慢性患者与心肌病难区分,据当前认识与已有证据,有一部分心肌病是由心肌炎演变而来。
加强身体锻炼,提高机体抗病能力,避免劳累以预防病毒、细菌感染。发病后注意休息,进营养丰富之饮食,以利心脏恢复。
春天要防心肌炎:
近年来,由于抗生素的广泛应用,因链球菌感染引起的风湿热逐渐减少,风湿性心肌炎发病明显减少,而病毒性心肌炎发病却日益增多。病毒性心肌炎可由多种病毒感染引起,其中以柯萨基病毒B最常见,水痘、EB病毒也可引起。据研究,约有5%病毒感染者感染后可累及心脏心脏发生心肌炎。可为病毒感染后的直接侵袭心肌,也可为病毒感染后的自身免疫反应所致。前者以儿童多见,后者以青少年多见。而春季又是病毒性心肌炎的高发季节,应引起人们的警惕。
病初与上呼吸道感染或肠道感染症状,7-10天后出现胸闷、心悸、极度乏力、易出汗等症状。此时,如做心电图,可能发现有早搏等心率失常和心肌损害表现。作血沉、心肌酶测定可能升高。2-4周后查柯萨基病毒抗体、抗心肌抗体可为阳性。
病毒性心肌炎的病变轻重不一,所以症状也千差万别。轻度、局限性病变者可毫无症状,心电图无异常表现,血沉、心肌酶也无升高。有些人是因为意外事故尸体解剖时才发现曾有心肌炎病变。重者则有明显症状,出现心脏弥漫性扩大,心力衰竭,以致有显著气急,不能平卧;有的严重心率失常,以致发生反复晕厥,甚至猝死。
研究表明,病毒感染后仍持续紧张、过度劳累、从事重体力劳动与剧烈运动,易发生病毒性心肌炎。此外,营养不良也是诱因。发生病毒性心肌炎后,必须绝对卧床休息,否则可使病情加重,引起严重并发症。
患病毒性心肌炎后,一般应休息3个月。以后如无症状,可逐步恢复工作与正常学习,但仍应注意不要劳累,1年内不能从事体力劳动与运动。此外,要注意合理饮食,多食新鲜蔬菜、水果,保证营养平衡。要保证有足够的睡眠与休息,避免感冒,否则易复发。反复发作可转变为慢性心肌炎、心肌病、危害终身。
病毒性心肌炎可以并发哪些疾病?
心肌炎的并发症包括心力衰竭、心律失常甚至休克等,对于这些并发症应及时处理。如出现心力衰竭时可给以强心利尿剂;有心律失常时应针对具体情况加以治疗,出现室性早搏者可给以慢心律,有严重房室传导阻滞者可给以异丙肾上腺素等;心肌炎患者一旦有休克发生说明病情十分危急,必须抓紧时机抢救,给以扩充血容量,升压药物等措施以挽救病人的生命。
病毒性心肌炎应该如何治疗?
少数病毒感染如麻疹、脊髓炎病毒等可以通过预防接种而达到预防的目的。
心肌炎的治疗针对两方面:病毒感染和心肌炎症。
对原发病毒感染,近年来提出用干扰素或干扰素诱导剂预防和治疗心肌炎。一些中草药如板蓝根、连翘、大青叶、虎杖等初步实验研究认为可能对病毒感染有效。
心肌炎患者应卧床休息,进易消化和富含维生素和蛋白质的食物。心力衰竭应及时控制,但应用洋地黄类药时须谨慎,从小剂量开始,扩血管药和利尿药也可应用。早搏频繁,或有快速心律失常者用抗心律失常药。如因高度房室传导阻滞、快速室性心律或窦房结损害而引起昏厥或低血压,则需用电起搏或电复律,多数三度房室传导阻滞患者借起搏器渡过急性期后得到恢复。
肾上腺皮质激素的应用,可使严重心肌炎的心力衰竭好转,严重心律失常(如高度房室传导阻滞)减轻或消除,其作用可能是通过抑制心肌炎的炎症和水肿、消除变态反应、减轻毒素的作用。实验中激素抑制干扰素的合成和释放、加速病毒增殖,引起感染加重,故目前认为一般患者不必应用,尤其是发病最初10天内。但临床实践证明,对重症患者,激素仍宜应用,以渡过危重时期。对经其他方法治疗效果不佳者、或免疫反应强烈者,在发病后10天至1月内,也可考虑应用激素。对一般心肌炎患者,应用激素,环孢素等作免疫抑制治疗未证明有益。
促进心肌代谢的药物,如三磷酸腺苷、辅酶A、肌苷、环化腺苷酸、细胞色素C等在治疗中可能有辅助作用,一般可选用三磷酸腺苷10~20mg,或辅酶A50u,或肌苷200~400mg,或环化腺苷酸20~40mg,或细胞色素C15mg肌肉注射,2~3次/d。近年来辅酶Q10也用于治疗心肌炎,口服20~60mg 3次/d。提高免疫功能的药,近年来发现黄芪对提高免疫功能及改善心功能有益,口服或注射均可,也可用免疫核糖核酸每周皮注射6mg或胸腺素10mg,每天一次肌注,也可用转移因子、干扰素治疗。
 爱华网
爱华网