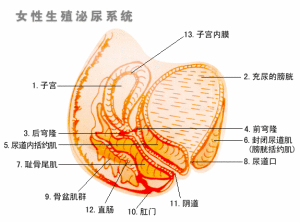
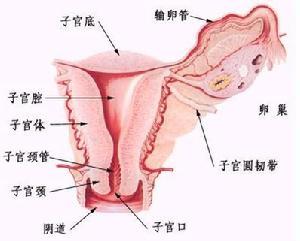
宫次全切除时子宫颈已有癌的存在,但未能发现;另一类为真性残端癌(truecarcinoma of thecervicalstump),占多数,指在子宫次全切除术后2年以后新发生的癌。宫颈残端癌定义中关于隐性残端癌与真性残端癌的发生距子宫次全切除术的年限划分仍有争议,多数学者以2年为界,有的学者以术后1年或3年为界。由于宫颈癌的发生发展一般很慢,可能持续数年以上,才在临床表现为浸润癌阶段,子宫颈残端癌病例中可能有更大比例是隐性残端癌,因此,以2~3年时间作为隐性残端癌与真性残端癌的划分标准是否妥当,尚需进一步研究。隐性残端癌算不算是残端癌也有争议,从20世纪80年代以来,国外多数学者认为隐性残端癌不应列入宫颈残端癌,应算作手术前漏诊,按目前的检查手段可以设法避免,在宫颈残端
癌的研究中撇开了隐性残端癌这部分病例。而国内多数学者仍然视隐性残端癌为宫颈残端癌的一部分。
子宫次全切除术是常用的子宫切除术式,早在20世纪50年代前,95%的子宫切除采用该手术,原因是手术简单、技术要求不高、并发症少,以后为了避免宫颈残端癌的发生,子宫全切术取代了子宫次全切除术。
到目前为止,英、美两国子宫次全切除术仅占子宫切除术的5%以下,国内虽无确切数字,也仍有不少医院有相当比例病人做子宫次全切除术。其原因是随着宫颈癌普查方法改进,宫颈残端癌发生率降低,人们普遍
对生活质量要求提高,子宫次全切除术仍受大家重视,也对其重新进行评估。德国Bojahr等回顾分析1604例腹腔镜子宫次全切除术,认为易操作,术后并发症发生率低,对膀胱、盆底损伤少,术后能保持较好的膀胱功能和性功能,因此认为是子宫切除的最佳术式。所以目前认为子宫良性病变在排除宫颈潜在恶性或其他严重病变的情况下,宜选用子宫次全切除术,术后仍应加强随访,以防止宫颈残端癌发生。
1.发生率子宫颈残端癌发生率的高低与施行子宫次全切除术多少有关。英国的Heath 于1843年施行第一例子宫次全切除术,1890—1940年中期,在美国施行大量子宫次全切除术,很多妇女不知道子宫次全切除术保留宫颈。子宫次全切除术的最初起因由于当时缺乏血源以及认为是害的。1895年Altehum第一个报道宫颈残端癌,随后出现大量有关宫颈残端癌的报道,当时报道宫颈残端癌发生率1%~2%。
随后很多患者要求切除宫颈,妇科专家也认为为了预防宫颈残端癌,除因手术操作确实有困难,均应做子宫全切除术。至1940年中期,子宫次全切除术减少,宫颈残端癌的相关报道明显减少。至1950年,法国的Dargent认为子宫次全切除术是可行的,他认为宫颈残端与保留子宫体的宫颈发生癌的几率相同,并且治愈率相同。宫颈残端癌的发生率各地报道差别较大(表4-1)。国外文献报道宫颈残端癌的发生率0.1%~23%。国内文献报道宫颈残端癌的发生率0.13%~1.8%。山东医科大学附属医院宫颈残端癌的发生率1.8%。四川医学院报道子宫次全切除术409例,1例术后发生宫颈残端癌,发生率0.24%。沈阳中国医科大学附属第一医院报道子宫次全切除术755例,1 例术后发生宫颈残端癌,发生率0.13%。
表4-1 国外部分文献报道宫颈残端癌的发生率
报道作者(年份) 子宫次全切除术(例) 宫颈残端癌的发生率%
Pearse(1934) 810 1.0Von Graff(1935) 7 244 0.62
Meigs(1936) 1 774 0.73
Henriksen(1939) 6 550 0.45
Lamp(1939) 21 516 0.53
Saegesser(1947) 620 1.9
Sander(1952) 20 062 0.8
Young(1953) 6 378 0.58
Berger(1960) 483 1.02
Kilkku(1982) 2 712 0.11
表4-2 宫颈残端癌比率及5年生存率
宫颈残端癌
报道作者(年份) 宫颈癌总例数
例数 % 5年存活率%
Prempree 等(1979) 1 583 107 6.70 63.0
Miller 等(1984) 7 405 32 0.43 59.4
Petersen等(1992) 3 192 46 1.44 60.0
Hannoun等(1997) 1 167 77 6.60 66.4
吴霭如等(1983) 5 925 11 0.19 90.9
应晔(1997) 7 341 32 0.44 80.9
陈洁等(1997) 10 590 83 0.7861.4从宫颈癌与宫颈残端癌的比例关系来看,宫颈残端癌的发生率与宫颈癌的发生率之比为1.2∶10.7。国外文献报道宫颈残端癌占全部宫颈癌的1.2%~16.3%。国内文献报道宫颈残端癌占宫颈癌0.1%~0.7%,明显低于国外报道。见表4-2。
2.潜伏期与年龄潜伏期(自子宫次全切除术到发现残端宫颈癌的时间)数月至50年不等,最多见于5~20年间。国外文献报道潜伏期6个月~52年,潜伏期平均8~23.6年。国内文献报道潜伏期6个月~56年,潜伏期平均8~20.7 年。
宫颈残端癌的平均发病年龄较普通宫颈癌平均发病年龄大4~15岁。宫颈残端癌发病年龄最大90岁,最小29 岁,好发于40~60岁之间。Decker 等(1957 年)报道,发病年龄30~77 岁,平均53岁,普通宫颈癌平均发病年龄49岁。Prempree(1979年)报道,宫颈残端癌发病年龄37~81岁,平均60.78岁,普通宫颈癌平均发病年龄45岁。Miller等(1984年)报道,宫颈残端癌的平均年龄58岁,普通宫颈癌平
均发病年龄49 岁。郭科军(1999)报道,宫颈残端癌的发病年龄31~70 岁,平均发病年龄58 岁,普通宫颈癌平均发病年龄55岁。
3.病理子宫颈残端癌的大体分型及病理形态与普通宫颈癌无异。多数学者认为腺癌发病率较高,国外文献报道子宫颈残端癌中宫颈腺癌占8%~28%。但是,林菘等报道6例宫颈残端癌全部为鳞状上皮癌,无一例为腺癌;同样,浙江省肿瘤医院应晔报道32例宫颈残端癌均为鳞癌。
4.临床特征子宫颈残端癌的临床症状与普通宫颈癌相同,全身情况与局部出血多少有关。主要有阴道出血和/或性交后出血(75%~80%),阴道分泌物增多(10%~15%),下腹部疼痛等现象,还有一些病人无症状,常规检查时发现。对于残端癌的诊断,应作到详细寻问病史,尤其尽可能了解前次手术指征,病变性质,术中有无其他异常表现,术后经过是否顺利及有无并发症,并结合临床检查及阴道细胞学、病理组织检查,做出诊断。诊断还应包括:
①确定癌的组织类型;
②临床分期及病理分级;
③适应手术者,应有手术-病理分期。
残端癌的诊断一般无特殊困难,但个别病例由于子宫次全切除术后,子宫颈残端癌发生萎缩、凹陷或病灶隐藏在子宫颈管内,应做多次复查,或使用搔刮术来协助诊断。临床分期与普通宫颈癌相似。文献报道宫颈残端癌临床分期Ⅰ期24%46.7%,Ⅱ期23.1%~45%,
Ⅲ期13.0%~42.2%,Ⅳ期2%~9.3%。
宫颈残端癌的转移途径与普通宫颈癌相似,但也有特殊之处。隐性残端癌病例在手术过程中,其子宫颈周围的组织,包括淋巴系统被扰乱及破坏,术后淋巴系统重新恢复并建立广泛的侧循环淋巴网,增强了淋巴转移的可能性,故隐性残端癌淋巴转移多见并较广泛。
5.存活率过去有人统计过子宫颈残端癌5年生存率仅10%~30%,认为比一般宫颈癌预后差。近年来,随着宫颈癌治疗方法改进,残端癌5年生存率提高到59.4%~79%。宫颈残端癌5年生存率与临床期别早晚、人种、组织分化程度、接受外照射的时间等因素有关。临床期别晚,宫颈残端癌5年生存率低。
文献报道宫颈残端癌--5年生存率Ⅰ期为82%~100%,Ⅱ期为61%~77%,Ⅲ期为46%~48%,Ⅳ期为20%~38%。人种中黑人预后较差;宫颈残端腺癌预后明显比普通宫颈腺癌及残端鳞癌差;接受长期外照射预后差;隐性残端癌预后比真性残端癌差,Wolff(1972年)报道,真性残端癌5年生存率为49%,隐性残端癌5年生存率30%。宫旁浸润对生存有明显影响。要提高宫颈残端癌5年生存率,需早期诊断,进行及时、适当的治疗,包括因人而异、个体化原则、针对性处理。
6.治疗子宫颈残端癌的治疗原则及手术、放疗、化疗的选择基本与普通宫颈癌相同。但是残端癌的治疗存在一定特殊性:由于子宫体已切除,盆腔解剖关系发生改变,脏器之间有炎症粘连,残留宫颈管较短,腔内放射受到限制,宫旁及盆腔组织的照射量较一般腔内放射减低,需通过外照射做部分补充。同时,
由于解剖关系发生改变,脏器之间有炎症粘连,亦给手术带来一定困难,且易导致并发症。
(1)手术:多数学者认为宫颈残端癌的手术治疗必须限于比较早期的病例,如原位癌或Ⅰ期的病例
(Barillot等,Porpora等),因为子宫次全切除术后,膀胱和直肠与宫颈残端连着形成瘢痕,只有早期的病例,术时才能锐性分离膀胱和直肠,广泛切除主韧带、宫骶韧带、阴道旁组织及盆腔淋巴结。对于宫颈残端局部病灶比较大,为Ⅱa期或Ⅱb 期,癌灶已向宫颈周围组织及瘢痕组织侵犯,则手术操作时易切入肿瘤而招致癌肿的扩散,手术结果适得其反。
(2)放射治疗:放射治疗包括腔内放射和体外放射。对体积小的癌瘤,颈管较长,且无解剖变异的患者,腔内放疗最有效。外生型或出血型残端癌最好行阴道内放疗,但需要适宜容器,以利膀胱和直肠放射保护。体外放射对瘤体大、颈管及阴道均短者为宜。此外,手术发现盆腔淋巴结有转移者亦宜加体外放射。
放射治疗并发症:宫颈残端癌由于子宫体已被切除,子宫颈管仅长2.5~3cm,颈管仅能放置短管放射源,如不能置入,有时须适量加大阴道穹隆部位的放射量和体外放射量,以期达到有效的放射总量。同时,又因术后膀胱和直肠粘连于宫颈残端上,故与有宫体的宫颈癌相比,对宫颈残端癌放疗尤须保护膀胱和直肠,以免遭放射性损伤。常见的放射性损伤有放射性直肠炎、便血及放射性膀胱炎、血尿。若能放射源排列合理,剂量分布较均匀,阴道腔内照射,宫颈管腔内照射剂量尽量达到一般宫颈癌宫腔量的1/2~1/3,体外放射在适当缩小照射野的情况下可将B点剂量提高到5~10Gy。这样可弥补子宫体切除所造成的放射剂量分布不均,从而达到提高疗效,又不增加并发症的目的。如用放疗效果良好,其5年生存率与一般宫颈癌相仿。
(3)化疗:对于宫颈残端癌的化疗虽亦可如一般宫颈癌同样试用,但经验不丰富。
7.预防早有学者提出控制子宫次全切除术、更广泛地采取子宫全切除术以减少宫颈残端癌的发生,但其观点有争议。子宫次全切除术后发生真性残端癌究竟有多少?不少学者认为确切发生率难以肯定,而且宫颈残端癌发生率与普通宫颈癌相似,无须坚持子宫全切除术。况且子宫次全切除术有很多优点:①保留宫颈使阴道不缩短、颈管可分泌黏液等使性生活不受影响;②尿路刺激症状较少;③手术范围小,技术操作简单,较少发生并发症。
近年来,随着技术发展和对宫颈残端癌的认识,筋膜内子宫全切除术逐年增加。筋膜内子宫全切除术因不切断主韧带、骶韧带,阴道壁与子宫颈筋膜分开缝合,故不致阴道缩短,有逐渐取代子宫全切除术的倾向。预防宫颈残端癌的措施:
①子宫或卵巢良性病变,需施行子宫切除术者,以子宫次全切除术为首选,但对有宫颈癌高危因素的患者要施行子宫全切除术。
②尽管有人主张对于老年妇女的子宫、卵巢良性病变选择子宫全切除术,但实际上对于60岁以上的老年妇女采取子宫全切除的方法来预防宫颈残端癌意义是十分有限的。故当老年妇女伴有肥胖、糖尿病及
高血压等心血管疾病时,手术应力求简单,选择子宫次全切除术亦无碍。
③子宫次全切除术前应对宫颈进行仔细的常规检查,包括宫颈、颈管的细胞学检查,必要时阴道镜、宫颈和颈管的活组织检查,以排除隐性癌的存在。
④为预防和及时发现,子宫次全切除术后要加强随访,如有宫颈糜烂,及时给予治疗。
 爱华网
爱华网