了解情感障碍
情感障碍(Affective Disorder 或者Mood Disorder) 包括双向情感障碍(BD: Bipolar Disorder)和抑郁症(Depressive Disorder)。 在双向情感障碍中,I型(Bipolar I Disorder)表现为从极度抑郁到极度躁狂,而 II型(Bipolar II Disorder)碍患者体验到从极度抑郁到轻躁狂(极其兴奋,精力充沛,想法很多,很少的睡眠需求,眩晕或轻微急躁,其它的类型还有BP-NOS(不满足I和II的那些但是又明显不是正常状态)和 Cyclothymic Disorder (Cyclothymia)(以及一种比较缓和的症状)。 对于抑郁症,又细分为重度抑郁症(MDD: Major Depressive Disorder), 情绪障碍(Dysthymis disorder), 抑郁障碍 (Depressive disorder NOS). MDD又细分为复发性与单次性。
以2012年的数据为例,在疾病对人类的影响中,心理疾病(mental health)占了最大比重(20.6%),高于癌症(16.9%), 心血管疾病(10.2%)等,并且,在心理疾病这个范畴中,情感障碍又占了其大约40-50%的比重,在经济上,仅在2011年,欧洲就因为情感障碍花费了大约1134亿英镑,影响了3340万的人。 所以情感障碍的研究显得愈发重要。
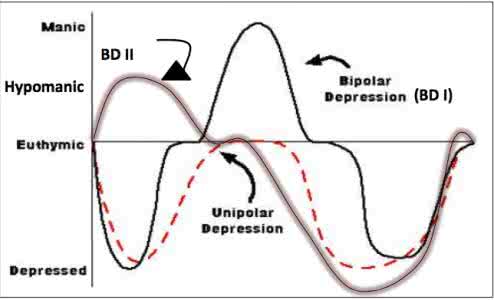
那么如何区分双向情感障碍(BD)与重度抑郁症呢(MDD)?
如上图所示,区分的关键在于躁狂程度与抑郁程度,如II型BD的线最高点在hypomanic(轻度躁狂)上,而I型BD在manic(躁狂)上,而抑郁(Depression)的线没有超过euthymic (稳定线)出现躁狂症状,而多位抑郁(depressed)情绪。
躁狂和抑郁的历史起源
躁狂与抑郁在人类历史的早期就已经被认知,如在公元前5世纪,希腊名医希波克拉底(Hippocrates)就已经用药物治疗这些症状。他同时也是第一个将这些病症描述为“脑疾病”的医师 (Marneros, 2000)。公元2世纪,希腊名医盖伦(Galen)出版了”On the nature of man' 并且提出人的四种体液塑造了人格。
德国医学家克雷丕林(Kraepelin,1856-1926)提出了情绪的线性状况,认为人不仅仅只是情绪上下起伏,同时变化的还有思考认知方式以及执行能力。这个人在现在的心理学界有地位超过弗洛伊德的趋势,以后有机会可能详细写。
1917年弗洛伊德发表了“mourning and melancholia”,提出自我责备是分辨抑郁与伤心的关键。
1977年,Bowlby发表了著名的attachment theory提出不情愿的分别也会导致抑郁。
什么导致了情感障碍?
情感障碍主要表现为情绪高涨,躁狂(mania)或低落抑郁(depression),或者交替出现,所以很难被正确诊断。下图表示了各种精神/心理疾病的诊断正确率(Am J Psychiatry. 2013;170(1):1-5.Interrater Reliability of Diagnoses From the Initial DSM-5 Field Trials):可见BDI 与BDII的诊断正确率尚可,最低的是混合型焦虑抑郁症(Mixed Anxiety-Depressive Disorder).
目前为止成因尚不明确。 从自然性来说,基因(如下图)和环境为两个因素。从人为性来看,处事方式,儿童时期的经理,父母或是祖父母的经验,重大事件的影响,对压力的敏感性,身体健康状况,肠道的菌群等等都会是情感障碍的发生原因之一。
BD的发病通常在25岁之前,并且是慢性的,BD I的众生患病率为1.0%, BD II 为1.1%, 亚情感障碍(sub-threshold)则为2.4%。75%的双向情感障碍患者患有精神并发症。 在12个月的阶段内,68.8%的BD II型患者与74.5%的BD I型患者将情绪障碍描述为非常严重的临床问题。并且,躁狂病症会增加物质滥用,抑郁病症会导致严重的功能缺陷 (Merikangas et al, 2007)。下图表示了基因流行病学对重度抑郁的并发症发生概率的研究 (Kessler RC, et ak., 2003):
另外,重度抑郁症增加了大约20%的自杀几率,在发病前几周最高,之后在接受治疗后逐渐下降 (Harris et al,1997).
情感障碍的基因流行病学研究 (修改自 Nick Graddock and Liz Forty)
(注:百度百科解释先证者指在对某个遗传性状进行家系调查时,其家系中第一个被确诊的那个人)。 如图所示,双向情感障碍的复发率,发病率以及遗传性预期都比单向情感障碍要高,并且,根据百度百科的介绍:“先症者家族中同病率为一般人口的30倍,一级亲属的预期发病率为7.2-16%,血缘关系越近,发病率越高, 单卵双生子同病率(69-95)显著高于双卵双生子的同病率(12-38%),患者的子女既使在出生后不久即寄养于正常人家中,日后患病率仍很高。” 这个说法也是正确的。
那么成因/联系是否是特殊的?
如上图所示,其实焦虑,抑郁,双向情感障碍的共通病症很多,而且大部分的因素都是一样的,所以很难保证初诊的正确性,需要病人与医生互相配合交流几个月之后根据药效,症状变化才能确定一个最合适的疗法 (所以找一个有资质负责任的心理医生很重要)。
上面(Wise et al, 2015)的脑电图表现出了抑郁症(左)与双向情感障碍(右)的大脑活动区域差别。 两者都出现了在胼胝体部分的减少(红箭头)。 双向情感障碍(黑箭头)表现出在后脑扣区域的更多的减少,这个区域与人的认知相联系。
提到双向情感障碍,又不得不提边缘型人格障碍,两者又有何区别呢?如下图 (Yatham, et al, 2005) 所示:
我们大脑中的脑源性神经营养因子 (BDNF:Brain derive neurotrophic factor)对我们的情绪起了很大影响。 根据百度百科“ BDNF是在脑内合成的一种蛋白质,广泛分布于中枢神经内,在中枢神经系统发育过程中,对神经元的存活、分化、生长发育起重要作用,并能防止神经元受损伤死亡、改善神经元的病理状态、促进受损伤神经元再生及分化等生物效应,而且也是成熟的种树以及周围神经系统的神经元维持生存及正常生理功能所必需。”
当BDNF出现问题,如下图 (Krishnan & Nestler, 2008)
c上为正常运作下的BDNF,下为功能缺失的。 可见下面的BDNF的细胞内分析传输出现了问题,实验者将BDNF功能缺失的实验鼠与正常的野生鼠对比,发现在强迫性游泳任务中,两者具有相似的应激反应,但是BDNF缺失的实验鼠的焦虑行为增加以及应变能力的降低。所以增加BDNF的分泌可以对焦虑,恐惧等疾病有积极效果。
什么导致了抑郁症?
根据单胺(monoamine) 假说:抑郁症是由大脑化学分子的缺失导致的。
第一个抗抑郁药物,异丙烟肼 (iproniazid) 在上世纪50年代被应用于抑制破坏单胺神经递质(neurotransmitters) 的酶。
上图为3种重要的神经递质,依次为五羟色胺 serotonin (5HT), 多巴胺 dopamine(DA),去甲肾上腺素 norepinephrine (NE).
现在最为广泛应用的抗抑郁药物主要注重于增加五羟色胺 serotonin 以及/或者 去甲肾上腺素 noradrenaline. 用于防止神经递质被破坏 (比如 MAOI (Monoamine oxidase inhibitors ): 单胺氧化酶抑制剂) 或者防止神经递质从突触裂缝中的在摄取 (比如 SSRI (Selective Serotonin Reuptake Inhibito): 选择性血清素再吸收抑制剂。 下图为药物的目标神经递质,可见抗抑郁药物起码目标一个而且绝大多数都同时目标五羟色胺以及去甲基肾上腺素。大部分药物在服用后能立即改变神经传递,但是药效需要2到6周来实现。还有别的可替代或者附加的可能性:
· 单胺失衡
· 下丘脑-垂体-肾上腺轴功能失调 (任何环境变化,内在或外在,影响了体内平衡,影响了稳定,从而导致压力)
· 神经再生功能变化
· 炎症或细胞因子的改变
· 神经退行性改变:犬尿氨酸通路/氧化应激
· 谷氨酸功能障碍
糖皮质激素 (Glucocorticoids) 与抑郁
糖皮质激素影响大约20%的人类显性基因并且几乎影响所有器官与组织 (Chrousos & Kini, 2005). 糖皮质激素在抑郁患者中增加 (juruena et al, 2006). 如下图所示,作为健康被试,又为抑郁患者,可见抑郁患者的糖皮质激素明显笔正常患者高很多。
同样的,在将抗抑郁药物地塞米松对正常被试以及抑郁患者的唾液皮质醇的抑制效果进行对比后,发现其对抑郁患者的效果与安慰剂相差无几,如下图所示,上为正常被试图标,下位抑郁患者,黑线为安慰剂,蓝线为地塞米松。
现在也有说法认为受伤,感染,炎症等等生理上的疾病也会促发“疾病行为”(sickness behaviour),比如,在受到感染后,人类会产生行为变化,比如发烧与呕吐,食欲不振,对外界事物失去兴趣,易疲劳,睡眠质量下降,情绪多变,认知能力下降,仔细思考的话会发现这些症状与抑郁症状出奇的相似,现在这已经成为一个新的研究热点。
关于治疗
现今的治疗方式
药物治疗: 抗抑郁药物以及附属治疗相配合
非药物治疗:精神疗法(psychotherapy),包括认知行为疗法(CBT:cognitive behavioural therapy), 人际关系治疗(Interpersonal therapy) 以及心理动力疗法(psychodynamic therapy)。
生活习惯与思维方式的改变。
线疗法(phototherapy)。
电休克疗法 (Electroconvulsive therapy)。
深度大脑刺激 (DBS: Deep Brain Stimulation)。
迷走神经刺激 (Vagus nerve stimulation)。
重复经颅电磁刺激 (Repetitive Transcranial Magnetic Stimulation -- rTMS)。
抗治疗反应
目前存在的抗抑郁疗法只对50%-70%的病患有效,20%-30%的病人具有治疗性抑郁症 (TRD) (Sackeim,2001)。 大部分的病痛,疾病以及开销都与TRD有关。抗性的概念是一个长时间的,复发性的症状。
背景知识
Santiago Ramón y Cajal 提出了神经元是神经系统中的基础构造和功能单位,并因此获得1906年的诺贝尔奖。 他认为神经元的数量是在孕期形成并且在早年就固定了的。
1949年,著名的神经心理学家Hebb提出了其神经心理学理论,即神经系统的可塑性是由不同神经元加强相互之间的联系而非增加新的神经元的而达到。 因此,研究更注重于神经递质的接收和传输机智以及神经突触(synapses)的数量与结构。
References
Marneros A, Angst J. Bipolar disorders: 100 Years After Manic–Depressive Insanity. London: Kluwer, 2000.
Kessler RC, et al: The epidemiology of major depressive disorder: results from the National Comorbidity Survey Replication (NCS-R).JAMA 2003; 289:3095–3105.
Harris EC, et al: Suicide as an outcome for mental disorders. A metaanalysis. Br J Psychiatry 1997; 170:205-28.
Wise T, RaduaJ , Nortje G, Cleare AJ, Young AH, Arnone D (2015). Voxel-Based Meta-Analytical Evidence ofStructural Disconnectivity in Major Depression and Bipolar Disorder. Biological Psychiatry, 2015.
 爱华网
爱华网



