蛛网膜下腔出血(subarachnoid hemorrhage,SAH)指脑底部或脑表面的病变血管破裂,血液直接流入蛛网膜下腔引起的一种临床综合征,又称为原发性蛛网膜下腔出血,约占急性脑卒中的10%,是一种非常严重的常见疾病。世界卫生组织调查显示中国发病率约为2.0/10万人年,亦有报道为每年6-20/10万人。还可见因脑实质内,脑室出血,硬膜外或硬膜下血管破裂,血液穿破脑组织流入蛛网膜下腔,称为继发性蛛网膜下腔出血。
蛛网膜下腔出血_蛛网膜下腔出血 -发病原因
自发性蛛网膜下腔出血有50%以上为动脉瘤破裂血液流入蛛网膜下腔所致;小部分病人是由脑血管畸形、烟雾病、血液病等原因所致。
蛛网膜下腔出血
1、颅内动脉瘤? 占50-85%,好发于脑底动脉环的大动脉分支处,以该环的前半部较多见;
2、脑血管畸形 主要是动静脉畸形,多见于青少年,占2%左右,动静脉畸形多位于大脑半球大脑中动脉分布区;
3、脑底异常血管网病(moyamoya病) 约占1%;
4、其他 夹层动脉瘤、血管炎、颅内静脉系统血栓形成、结缔组织病、血液病、颅内肿瘤、凝血障碍性疾病、抗凝治疗并发症等。
5、部分患者出血原因不明,如:原发性中脑周围出血。
按照蛛网膜下腔出血依据出血原因分为:外伤性蛛网膜下腔出血及自发性蛛网膜下腔出血。
蛛网膜下腔出血_蛛网膜下腔出血 -临床表现
1.急性期表现
各年龄组均有发病,30~40岁青壮年多见,也有的报道80%的发病年龄在30~69岁,男性稍多于女性,秋季及冬初发病率较高,发病时多有情绪激动或用力病史,部分患者可有反复发作头痛史,发病时,90%患者为突然起病,少数起病缓慢。
主要的临床表现是在情绪激动,体力劳动,咳嗽,用力排便,饮酒,性交等情况下发病,主要表现是突发剧烈头痛,呕吐,意识障碍,检查有脑膜刺激征阳性,脑CT扫描有出血表现,腰穿有均匀一致血性脑脊液,症状的轻重取决于病变的部位,出血量的多少,并且与发病年龄有关。
(1)前驱期症状:少数患者发病前2周内有头痛,头晕,视力改变或颈项强直,这些表现可能是蛛网膜下腔出血的前驱症状,其产生与动脉瘤扩大压迫刺激邻近组织,或动脉瘤微量出血有关,一般年轻人比老人更多见,常被临床误诊为偏头痛或颈椎病,从前驱症状到发生大出血的间隔期约2~3周,约半数前驱症状是由反复的小量渗血引起,外渗的血液可以围绕血管壁或瘤壁引起一些纤维化的粘连反应,起到止血作用。
(2)头痛与呕吐:是本病常见而重要的症状,患者从突然剧烈难以忍受的头痛开始,常伴有呕吐,颜面苍白,全身冷汗,头痛分布于前额,后枕或整个头部,并可放射至枕后,颈部,肩部,背部,腰部及两腿等,并持续不易缓解或进行性加重,头痛持续时间一般1~2周,以后逐渐减轻或消失,少数患者仅表现头昏或眩晕而无头痛,开始头痛的部位有定位意义,如前头痛提示小脑幕上和大脑半球(单侧痛),后头痛表示后颅窝病变,头痛的发生率各家报道不一,国内报告为68%~100%,中青年头痛严重,老年人蛛网膜下腔出血头痛的发生率低,这是因为老年人脑实质多有萎缩,蛛网膜下腔多有扩大,疼痛敏感组织如血管,神经,脑膜有不同程度的退化,感知与反应多较迟钝,疼痛阈增高,头痛重者伴有恶心及呕吐,多为喷射性呕吐,系颅内压增高的表现,少数患者呕吐咖啡样液体,提示应激性溃疡出血,预后不良,少数动脉瘤破裂导致大出血的病例,在剧烈头痛呕吐后随即昏迷,出现去皮质强直,甚至很快呼吸停止而猝死。
(3)意识及精神障碍:多数患者在发病后立即出现短暂性意识丧失,少数患者在起病数小时发生,意识障碍的程度和持续时间与出血部位及量,脑损害的程度有关。
老年患者意识障碍发生率高,文献报道50岁以上患者出现意识障碍占32%~63%,可能主要是由于老年人有脑动脉硬化,脑细胞功能减退,一旦颅内出血,颅内压增高时更易导致脑血管痉挛,脑组织缺氧水肿,容易引起脑功能障碍。
部分患者神志清醒,但有表情较淡漠,畏光,怕惊,谵妄,幻觉,妄想,躁动等精神症状,多由于大脑前动脉或前交通动脉附近的动脉瘤破裂出血所致,危重者可有谵妄,不同程度的意识不清甚至昏迷,少数可出现癫痫发作和精神症状。
(4)颈项强直及脑膜刺激征:是本病的主要阳性体征,颈项强直是由于支配颈肌群的颈丛神经受到血液的刺激引起颈部的伸屈肌群处于痉挛状态并伴有疼痛,而阳性的克氏征,布氏征则是由于相应支配的神经根受到血液的刺激所引起,脑膜刺激征下对于蛛网膜下腔出血有重要的诊断价值,起病数小时后出现,少数患者出现较晚,脑膜刺激征的强度取决于出血的多少,位置和年龄,表现为颈部肌肉(尤其是伸肌)发生痉挛,颈部僵直,或被动屈曲颈部时有阻抗,下颏不能贴近胸部,程度可有轻有重,严重时不能屈曲颈部,甚至呈角弓反张,据报道布氏征的发生率为66%~100%,克氏征出现率35%~60%,多在起病后3~4周消失,60岁以上的老年人,脑膜刺激征不明显,但意识障碍却较重,应引起注意。
(5)神经系统定位体征:神经系统定位体征分为两种,即早期定位体征和晚期定位体征。
①早期出现的神经系统症状:是指出血后短时间内出现的体征,常提示外侧裂中的大脑中动脉破裂,血液流入脑实质内,临床表现可有眼睑下垂,眼球运动障碍,轻偏瘫,四肢瘫,偏身感觉障碍等,肢体瘫痪是由于出血量较大或血肿压迫脑组织或血管痉挛甚至脑梗死所致,其体征出现在发病的初期,持续时间相对较短,随着病情的好转,瘫痪亦逐步好转。
②晚期出现神经系统定位体征:是指发生于出血3天以后,一般在4天~3周左右,最常见于出血后第5~10天之内,可持续2周左右,绝大多数于1个月内恢复正常,少数也有达数月之久,常提示为脑血管痉挛所致。
(6)眼底改变:蛛网膜下腔出血后可有在视盘周围,视网膜前的玻璃体下出血,可发生在一侧或两侧,从靠近中央静脉的视网膜和视网膜前间隙向他处扩散,外形可呈片状,条纹状,斑点状或火焰状,视网膜前出血后,紧接着可以发生玻璃体局限性或普遍性出血,引起视力模糊或黑蒙,这些体征是诊断蛛网膜下腔出血的重要依据之一,这是由于血液从蛛网膜下腔向前扩散,充满了视神经鞘的蛛网膜下腔,因而使视网膜静脉回流受阻,此时供应视网膜的动脉血液并未减少,导致视网膜静脉及毛细血管发生破裂而出血,出血最早可在起病后1h内出现,数小时内产生,约2周内吸收,有20%的蛛网膜下腔出血患者由于颅内压增高,眼动脉回流受阻,可产生一侧或双侧视盘水肿,静脉充血,发生时间可在起病后几小时,一般在几天内,个别数周内,约3~4周才能消失,视盘水肿的程度通常在1~2天,偶尔可达3天,是颅内压增高的结果,颅内动脉瘤破裂引起的蛛网膜下腔出血,视网膜静脉常有淤血表现。
(7)癫痫发作:原发性蛛网膜下腔出血的继发癫痫发作发病率为9%~20%,蛛网膜下腔出血继发癫痫发作与其出血量,脑组织直接受损部位,程度和范围密切相关,可有多种表现形式的发作,如全身性强直-阵挛发作,复杂部分性运动发作,简单部分性运动发作,蛛网膜下腔出血继发癫痫常见全身性强直-阵挛发作,且多数为出血量较多,出血范围较大,血液遍及整个蛛网膜下腔,血液层厚,甚至部分脑室及基底池也有积血者,而复杂部分性运动发作和简单部分性运动发作则相对较少见,且出血量较少,出血范围亦较小,蛛网膜下腔出血继发癫痫发作多发生在发病早期,尤以发病当时最为常见,部分患者以癫痫为首发症状,且短期内(1~3天)频繁发作,过后则再无癫痫发作,而在蛛网膜下腔出血恢复期(2周后)癫痫发作者相对较少。
(8)脑神经障碍:脑神经障碍有定位体征,最常见的是动眼神经麻痹,颈内动脉与后交通动脉连接处的动脉瘤常伴有眼球运动障碍,视野缺损,头痛部位多限于眼球,眼眶或同侧前额;较大的动脉瘤更易引起头痛和动眼神经麻痹,其次面神经,视神经,听神经,三叉神经,展神经等。
(9)腰腿疼:可因脑或脊髓蛛网膜下腔出血血液流入椎管,刺激神经根所致,临床上所见蛛网膜下腔出血多数是脑蛛网膜下腔出血,而脊髓型蛛网膜下腔出血极少见,故临床医师常不容易考虑到该病,脊髓型蛛网膜下腔出血因早期未侵犯脑膜,无明显头痛,仅因血液刺激脊神经根,临床主要表现为腰背痛及下肢牵拉痛,行走困难,而“椎间盘突出”,“坐骨神经痛”亦可出现上述症状,故易误诊。
综上所述,蛛网膜下腔出血的临床表现差异很大,轻者症状,体征均不明显,且消失快,恢复完全,重者可有中枢性高热,迅速昏迷,出现去皮质强直,甚至死亡。
2.继发性表现
蛛网膜下腔出血经治疗后可完全恢复健康,一般不遗留神经系统后遗症,但部分患者可有再次出血,继发脑血管痉挛,急性脑积水或正常压力性脑积水等。
(1)再出血:再出血是蛛网膜下腔出血的主要死亡原因之一。
①发病率为11%~15.3%,再出血的发生时间,国内报道50%发生在2周内,81%发生在1个月内。
②临床表现:蛛网膜下腔出血经治疗病情稳定的情况下,突然剧烈头痛,烦躁不安,恶心呕吐或意识障碍及脑膜刺激征明显加重,或出现新症状和体征者常首先考虑为再出血,脑CT扫描在蛛网膜下腔或脑室内可见新鲜高密度影,腰穿脑脊液为新鲜血,红细胞增多或大量的红细胞。
③常见诱因有:头痛剧烈,影响休息以及焦虑不安,血压波动明显,或经治疗后头痛缓解,过早下床活动,咳嗽,打喷嚏等,使尚未修复好的血管破裂再出血;卧床休息,肠蠕动减少或不习惯床上排便而导致便秘,用力排便而致再出血;亲友探视过多或有使情绪激动的因素,血压骤增亦可致再出血。
(2)脑血管痉挛:脑血管痉挛是蛛网膜下腔出血最严重的并发症,常引起严重的局部脑组织缺血或迟发性缺血性脑损害,甚至导致脑梗死,成为致死和致残的主要原因。
关于蛛网膜下腔出血患者临床病情恶化的原因,有些作者报道认为颅内压增高不是惟一的主要原因,他们研究中发现,血压降至正常,但仍不能防止意识的进行性恶化,脑血管痉挛的患者中儿茶酚氨浓度增高,说明交感神经活性的亢进导致脑血管痉挛和临床情况的恶化。
①发生率:蛛网膜下腔出血后血管痉挛发生率高达30%~90%,有意识障碍的患者脑血管痉挛发生率更高,有报道动脉瘤破裂引起蛛网膜下腔出血的患者血管痉挛发生率为47%,而脑外伤引起的蛛网膜下腔出血发生率仅为6.4%。
②发生时间:多数学者认为脑血管痉挛具有两期:即急性血管痉挛和迟发性血管痉挛。
急性血管痉挛:在蛛网膜下腔出血后立即出现,持续时间短,多在24h内缓解,国外学者动物实验证明当向动物颈部蛛网膜下腔注入新鲜血液时,即出现Willis动脉环及其分支的急性双侧弥漫性血管痉挛,3min内痉挛最为明显,多数持续在30min以内,少数可达数小时之久,并且第2次出血所引起的脑血管痉挛,常常比第1次更强烈而持久。
迟发性血管痉挛:多在蛛网膜下腔出血3天后发生,最常见于出血后第5~10天,一般在4天~3周,可持续2周左右,绝大多数于1个月内血管管径恢复正常,少数也有达数月之久。
蛛网膜下腔出血
③发生部位:蛛网膜下腔出血后之脑血管痉挛可发生于颅内动脉的各个部位,但以Willis环动脉及其分支最为常见,过去认为脑血管痉挛主要发生于颈内动脉系统,随着MRA,DSA的广泛应用,发现椎-基底动脉的脑血管痉挛也不少见,血管痉挛范围与动脉瘤部位有密切关系,常见的动脉瘤部位有前交通动脉瘤,颈内动脉瘤,大脑中动脉瘤,大脑前动脉瘤,椎-基底动脉瘤,多发性动脉瘤等。
④临床表现:脑血管痉挛致脑缺血梗死的临床表现主要有:蛛网膜下腔出血症状经治疗或休息好转后出现恶化或进行性加重;意识障碍与脑血管痉挛关系密切,意识障碍逐渐加重或为昏迷→清醒→再昏迷的病程;出现偏瘫,偏身感觉障碍,失语等神经系统定位体征;出现头痛加重等颅内压升高症状;腰穿证实无新鲜出血;脑CT扫描没有发现新鲜出血高密度影,多数患者表现病情发展缓慢,经数小时或数天逐渐出现较重神经障碍体征,可伴或不伴有意识变化,极少数患者亦可急性起病,迅速发展。
(3)脑积水:蛛网膜下腔出血后继发脑积水发生率在20%左右,根据蛛网膜下腔出血后脑积水发生的时间可分为急性和慢性,急性脑积水是指在蛛网膜下腔出血的2周内发生,较常见;慢性脑积水则指蛛网膜下腔出血的2周以后形成,有时甚至在半年后出现,正常颅压脑积水是其中的一种类型,按脑积水的类型可分为梗阻性脑积水和交通性脑积水,两者均可见于急性脑积水,而慢性脑积水则多为交通性脑积水。
蛛网膜下腔出血_蛛网膜下腔出血 -检查方法
影像学检查
1、头颅CT:是诊断SAH的首选方法,CT显示蛛网膜下腔内高密度影可以确诊SAH。根据CT结果可以初步判断或提示颅内动脉瘤的位置:如位于颈内动脉段常是鞍上池不对称积血;大脑中动脉段多见外侧裂积血;前交通动脉段则是前间裂基底部积血;而出血在脚间池和环池,一般无动脉瘤。动态CT检查还有助于了解出血的吸收情况,有无再出血、继发脑梗死、脑积水及其程度等。CT对于蛛网膜下腔出血诊断的敏感性在24小时内为90-95%,3天为80%,1周为50%。
头CT示蛛网膜下腔出血
2、头MRI:当病后数天CT的敏感性降低时,MRI可发挥较大作用。4天后T1像能清楚地显示外渗的血液,血液高信号可持续至少2周,在FLAIR像则持续更长时间。因此,当病后1-2周,CT不能提供蛛网膜下腔出血的证据时,MRI可作为诊断蛛网膜下腔出血和了解破裂动脉瘤部位的一种重要方法。
脑脊液(CSF)检查
通常CT检查已确诊者,腰穿不作为临床常规检查。如果出血量少或者起病时间较长,CT检查可无阳性发现,而临床可疑下腔出血需要行腰穿检查CSF。最好于发病12小时后进行腰椎穿刺,以便于穿刺误伤鉴别。均匀血性脑脊液是蛛网膜下腔出血的特征性表现,且示新鲜出血,如CSF黄变或者发现吞噬红细胞、含铁血黄素或胆红质结晶的吞噬细胞等,则提示已存在不同时间的SAH。
脑血管影像学检查
1、脑血管造影(DSA) :是诊断颅内动脉瘤最有价值的方法,阳性率达95%,可以清楚显示动脉瘤的位置、大小、与载瘤动脉的关系、有无血管痉挛等,血管畸形和烟雾病也能清楚显示。条件具备、病情许可时应争取尽早行全脑DSA检查以确定出血原因和决定治疗方法、判断预后。但由于血管造影可加重神经功能损害,如脑缺血、动脉瘤再次破裂出血等,因此造影时机宜避开脑血管痉挛和再出血的高峰期,即出血3天内或3~4周后进行为宜。
2、CT血管成像(CTA)和MR血管成像(MRA): CTA和MRA是无创性的脑血管显影方法,但敏感性、准确性不如DSA。主要用于动脉瘤患者的随访以及急性期不能耐受DSA检查的患者。
3、其他:经颅超声多普勒(TCD)动态检测颅内主要动脉流速是及时发现脑血管痉挛(CVS)倾向和痉挛程度的最灵敏的方法.
实验室检查
血常规、凝血功能、肝功能及免疫学检查有助于寻找出血的其他原因。
蛛网膜下腔出血_蛛网膜下腔出血 -诊断及鉴别诊断
诊断
突然发生的剧烈头痛?、恶心、呕吐和脑膜刺激征阳性的患者,无局灶性神经缺损体征,伴或不伴意识障碍,应高度怀疑本病,结合CT证实脑池与蛛网膜下腔内有高密度征象可诊断为蛛网膜下腔出血。如果CT检查未发现异常或没有条件进行CT检查时,可根据临床表现结合腰穿CSF呈均匀一致血性、压力增高等特点作出蛛网膜下腔出血的诊断。
鉴别诊断
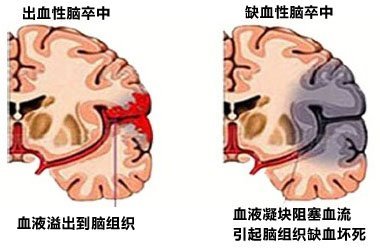
1、 脑出血? 深昏迷时与SAH不易鉴别,脑出血多于高血压,伴有偏瘫、失语等局灶性神经功能缺失症状和体征。原发性脑室出血与重症SAH临床难以鉴别,小脑出血、尾状核头出血等因无明显肢体瘫痪易于SAH混淆,仔细的神经功能检查、头颅CT和DSA检查可资鉴别。
2、颅内感染 各种类型的脑膜炎如结核性、真菌性、细菌性和病毒性脑膜炎等,虽有头痛、呕吐和脑膜刺激征,但常先有发热,发病不如SAH急骤,CSF形状提示感染而非出血,头CT无蛛网膜下腔出血表现等特点可以鉴别。
3、瘤卒中或颅内转移瘤 约1.5%脑肿瘤可发生瘤卒中,形成瘤内或瘤旁血肿合并SAH,癌瘤颅内转移、脑膜癌病或CNS白血病有时可谓血性CSF,但根据详细的病史、CSF检出瘤/癌细胞及头部CT可以鉴别。
4、其他 有些老年人SAH起病以精神症状为主,起病较缓慢,头痛、颈强直等脑膜刺激征不明显,或表现意识障碍和脑实质损害症状较重,容易漏诊或误诊,应注意询问病史及体格检查,并行头颅CT或CSF检查以明确诊断。
蛛网膜下腔出血_蛛网膜下腔出血 -紧急处理
1、突然剧烈头痛、呕吐,应怀疑有蛛网膜下腔出血的可能,应及时送医院就诊;
2、尽量让病人保持头高侧侧卧位,避免舌根后坠阻碍通气,及时清理口中呕吐物,以免误吸入气道;
3、尽量避免长途转送,选就近有条件的医疗单位治疗;
4、转送病人时应有医务人员护送并随时观察病情变化,随时采取必要措施:
5、转运前应给予脱水、降压等治疗,.给予镇静、止痛药,并绝对卧床休息;
6、运送过程中尽量避免震动;
7、出血量大时可行脑室穿刺引流,或腰椎穿刺放出血性脑脊液;头颅CT或腰椎穿刺可确认;
8、积极查找原因,对颅内动脉和颅内静脉畸形者,确认后行手术根治;
9、随时注意血压变化;
10、保持患者心情愉快,避免情绪紧张。
蛛网膜下腔出血_蛛网膜下腔出血 -临床治疗
确诊SAH之后,应尽早行脑血管造影或CT血管成像(CTA)检查,一旦证实为颅内动脉瘤破裂,尽快准备实施开颅夹闭手术或血管内介入栓塞治疗。SAH治疗目的主要是防治再出血、血管痉挛及脑积水等并发症,降低死亡率和致残率。
一般处理及对症处理
监测生命体征和神经系统体征变化,保持气道通畅,维持呼吸、循环稳定。安静卧床,避免激动及用力,保持大便通畅,可对症应用镇静镇咳及抗癫痫类药物。
降低颅内压
适当限制液体入量,防治低钠血症。临床常用甘露醇、呋塞米等脱水剂降低颅内压,也可酌情选用白蛋白。当伴有较大的脑内血肿时,可手术清除血肿以降低颅内压抢救生命。
防治再出血
(1)安静休息,绝对卧床4-6周;(2)控制血压,患者可能因为剧痛导致血压升高,注意去除疼痛等诱因。(3)应用抗纤溶药物,以防动脉瘤周围血块溶解引起再出血,常用药物有氨基己酸、氨甲苯酸等;(4)外科手术消除动脉瘤是防止动脉瘤性SAH再出血最好的办法。
防治脑血管痉挛
(1)维持血容量和血压,必要时予胶体液扩容、多巴胺静滴,3H疗法(高血容量、升高血压、血液稀释)在国外较多用于治疗SAH后脑血管痉挛。(2)早期使用尼莫地平等钙离子拮抗剂。(3)早期手术去除动脉瘤、移除血凝块。
防治脑积水
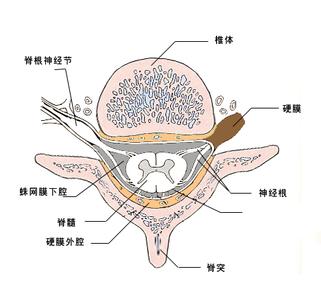
(1)予乙酰唑胺抑制脑脊液分泌,或应用甘露醇、呋塞米等脱水药。(2)内科治疗无效时可行脑脊液分流术:脑室-心房或脑室-腹腔分流术,以免加重脑损害。
蛛网膜下腔出血_蛛网膜下腔出血 -疾病预后
约10%的患者在接受治疗以前死亡。30天内病死率约为25%或更高。再出血的病死率约为50%,2周内再出血率为20-25%,6个月后的年复发率为2-4%。影响预后最重要的因素是发病后的时间间隔及意识水平,死亡和并发症多发生在病后2周内,6个月时的病死率在昏迷患者中是71%,在清醒患者中是11%。其他因素,如老年的患者较年轻患者预后差;动脉瘤性SAH较非动脉瘤性SAH预后差。
脑蛛网膜下腔出血?后的病程及预后取决于其病因、病情、血压情况、年龄及神经系统体征。动脉瘤破裂引起的蛛网膜下腔出血预后较差,脑血管畸形所致的蛛网膜下腔出血常较易于恢复。原因不明者预后较好,复发机会较少。年老体弱者,意识障碍进行性加重,血压增高和颅内压明显增高或偏瘫、失语、抽搐者预后均较差。
蛛网膜下腔出血_蛛网膜下腔出血 -建议
1、调整好心态,日常生活中控制好高血压;合理安排饮食结构,减缓脑动脉硬化;避免劳累、情绪激动等诱因。
2、凡日常生活中出现突发头痛,恶心,呕吐及一过性意识障碍者应及时到医院就诊。
3、已经确诊为蛛网膜下腔出血者要在医生的安排下及时行脑血管造影,明确动脉瘤诊断,早期治疗,达到彻底根治颅内定时炸弹,不再发生在出血而危及生命。
4、有些病人,发生蛛网膜下腔出血后随着治疗头痛好转,出血吸收,自认为疾病已痊愈,拒绝进一步行脑血管造影,结果再出血而失去手术时机。
 爱华网
爱华网