自身免疫性肝炎是由自身免疫反应介导的慢性进行性肝脏炎症性疾病,其临床特征为不同程度的血清转氨酶升高、高γ-球蛋白血症、自身抗体阳性,组织学特征为以淋巴细胞、浆细胞浸润为主的界面性肝炎,严重病例可快速进展为肝硬化和肝衰竭。该病在世界范围内均有发生, 在欧美国家发病率相对较高,在我国其确切发病率和患病率尚不清楚,但国内文献报道的病例数呈明显上升趋势。 根据血清自身抗体可将A IH分为3型,Ⅰ型AIH最为常见,相关抗体为ANA和(或)SMA;Ⅱ型A IH的特征为抗- LKM1阳性;Ⅲ型A IH的特征为血清抗- SLA /LP阳性。也有学者认为,Ⅲ型应归为Ⅰ型。各型的病因及对糖皮质激素的疗效并无明显差异,因此分型对临床指导意义不大。
自身免疫性肝炎_自身免疫性肝炎 -疾病分类
根据血清自身抗体可将A IH分为3型,Ⅰ型AIH最为常见,相关抗体为ANA和(或)SMA;Ⅱ型A IH的特征为抗- LKM1阳性;Ⅲ型A IH的特征为血清抗- SLA /LP阳性。也有学者认为,Ⅲ型应归为Ⅰ型。各型的病因及对糖皮质激素的疗效并无明显差异,因此分型对临床指导意义不大。
自身免疫性肝炎_自身免疫性肝炎 -发病机制
遗传易感性被认为是主要因素,而其他因素可能是在遗传易感性基础上引起机体免疫耐受机制破坏,产生针对肝脏自身抗原的免疫反应,从而破坏肝细胞导致肝脏炎症坏死,并可进展为肝纤维化、肝硬化。
自身免疫性肝炎_自身免疫性肝炎 -疾病介绍
自身免疫性肝炎是近年来新确定的疾病之一,该病在欧美国家有
较高的发病率,如美国该病占慢性肝病的10%~15%,我国目前对于
该病的报道也日渐增多,有必要提高对本病的认识。
自身免疫性肝炎是由于自身免疫所引起的一组慢性肝炎综合征,
由于其表现与病毒性肝炎极为相似,常与病毒性肝炎混淆,但两者的
治疗迥然不同。
自身免疫性肝炎最早于1950年提出,由于本病与系统性红斑狼疮
存在某些相似的临床表现和自身抗体,最初被称为“狼疮样肝炎”。
以后发现本病与系统性红斑狼疮病人在临床表现和自身抗体上有明显
差别。最近,国际会议将“自身免疫性肝病”和“自身免疫性慢性活
动性肝炎”统称为“自身免疫性肝炎”,并取消了病程6个月以上的
限制,确定本病为非病毒感染性的自身免疫性疾病。
本病为遗传倾向疾病,具备易患基因的人群可在环境、药物、感
染等因素激发下起病。病人由于免疫调控功能缺陷,导致机体对自身
肝细胞抗原产生反应,表现为以细胞介导的细胞毒性作用和肝细胞表
面特异性抗原与自身抗体结合而产生的免疫反应,并以后者为主。
临床表现
本病临床特征为女性多见,呈慢性活动性肝炎表现。检查可见高
球蛋白血症和肝脏相关自身抗体出现,病理切片改变则表现为肝细胞
呈片状坏死和桥状坏死,多有浆细胞、淋巴细胞和单核细胞浸润。本
病的诊断需排除其他类似表现的肝病,尤应排除病毒感染性肝炎。
自身免疫性肝炎多呈缓慢发病,约占70%,少数可呈急性发病,
约占30%。病人常表现为乏力、黄疸、肝脾肿大、皮肤瘙痒和体重下
降不明显等症状。病情发展至肝硬化后,可出现腹水、肝性脑病、食
管静脉曲张出血。自身免疫性肝炎病人还常伴有肝外系统免疫性疾病,
最常见为甲状腺炎、溃疡性结肠炎等。实验室检查以γ球蛋白升高最
为显着,以igg为主,一般为正常值的2倍以上。肝功能检测血清胆红
素、谷草转氨酶、谷丙转氨酶、碱性磷酸酶均可升高,血清白蛋白、
胆固醇酯降低,反映了自身免疫性肝炎以肝细胞损害为主的特征。
自身免疫性肝炎的治疗原则主要是抑制异常的自身免疫反应,治
疗指征主要根据炎症活动程度,而非肝功能受损程度。如若病人出现
症状明显,病情进展快或γ球蛋白≥正常值的2倍,以及谷草转氨酶
≥正常值5倍、谷丙转氨酶≥正常值10倍等情况时,可考虑使用皮质
类固醇治疗。经使用免疫抑制剂治疗后,65%的病人可获得临床、生
化和组织学缓解。有肝硬化和无肝硬化病人10年生存率分别为89%和
90%,因此,有必要严格规范用药。
自身免疫性肝炎_自身免疫性肝炎 -病因
自身免疫性肝病(AHI)的发生跟需要充分的孕育环境。IH的发生必须有抗原的激活。环境因素诱发AIH的发病机制也未阐明,病毒(如HBV、HCV、EB病毒、麻疹病毒等) 在激发免疫反应方面比较肯定。病毒抗原表位通过“分子模拟”和某些肝脏抗原具有相同的决定簇而导致交叉反应,导致自身免疫性肝病。如HCV感染的部分患者 血清中可检测到多种非特异性自身抗体。
自身免疫性肝炎_自身免疫性肝炎 -诊断
实验室检查
1.转氨酶活性
常显着上升,ALT常高于正常值10倍以上,ALT高于AST。血清胆红素水平中度升高。自身免疫性肝炎典型的表现是突出的高丙种球蛋白血症。
2.免疫血清学检查
多种自身抗体阳性为本病的特征。
(1)抗核抗体(ANA)80%的患者体内有此抗体,其滴度和血清7一球蛋白水平相一致。
(2)平滑肌抗体(SMA)约70%病例阳性,为IgM,其抗原和平滑肌与骨骼肌的S肌动蛋白有关,也存在于肝细胞膜和细胞骨架的收缩成分,因而SMA也可看做是肝细胞损坏的结果。
(3)可溶性肝抗原抗体(抗-SLA)为针对一种可溶性肝抗原的非器官特异性抗体,主要存在于年轻女性病例中,这类患者对类固醇激素治疗反应良好。
(4)抗肝一肾微粒体抗体(LKM),是Ⅱ型AIH的主要特征。细胞色素P450ⅡD6是LKMl靶抗原,主要存在于年轻或幼小女性患者体内,多呈高滴度阳性,该类患者症状严重,对皮质类固醇反应较好。
(5)线粒体抗体(AMA)30%的病例阳性。
3.自身免疫性肝炎的血清学分型
自身抗体为自身免疫性肝炎的特殊标志,根据自身抗体可将自身免疫性肝炎分为三个类型。
诊断标准
(一)AIH的一般诊断标准
鉴于旧的诊断标准已不适用,新的国际诊断标准又较繁琐。兹参照1996年日本修订的AIH诊断指征及西方标准,综合如下。
1.主要标准
(l)高γ-Gl血症或IgG升至2g/dl以上。
(2)肝炎病毒标志(如HBV、HCV等)阴性(偶伴有HCV血症或病毒既往感染标志)。
(3)血中自身抗体(ANA、SMA、SLA、LKM、ASGPR)阳性。特别是ANA与SMA。
(4) HLA-B8、DR3、DR4阳性(非白人种HLA型不做主要诊断标准,此时可依对免疫抑制剂呈良好反应为据)。
(5)肝组织学证据(伴有肝细胞坏死及碎屑样坏死的慢性肝炎或肝硬化。常见明显的浆细胞浸润,有时呈急性肝炎象)。
2.辅助标准
(l)中年以下女性好发。
(2)常伴有自身免疫疾病的发病特点或有关疾病。
(3)关节痛。
(4)血清转氨酶持续或反复性升高。病程呈波动性变化c
(5)除外酒精性、药物性、代谢性等其他肝病。
凡符合1~4项主要标准者可考虑AIH,进一步做肝组织学检查。若符合全部5项主要标准则可确诊。辅助标准可做参考。对疑难病例应参照下述国际标准诊断。
(二)AIH的国际诊断标准
1992年在英国布莱顿召开了国际AIH专题讨论会,提出了AIH的诊断标准及计分法(scoring system)诊断标准。
该国际诊断标准,明显提高了对AIH疑难病例的诊断与同其他肝病的鉴别。对暂时定为“拟诊”的病例,在观察中一旦出现规定的指标,或对激素治疗显示良好反应,最后可将“拟诊”升为“确诊”。AIH及计分诊断标准中“最低必需项目”计分法,有助于对缺乏肝活检标本或无特异性敏感指标(如HCV RNA-PCR)的情况下做出诊断。然而对于“确诊”,不应只考虑总分而缺乏肝组织学指标。这就显示出“附加项目”计分法的重要性,尤其是对疑难病例。本诊断标准,原则上是排除病毒性肝炎的,但有时是存在偶然性合并或既往感染的血清标志,则按规定减分后评价。最近Labrecque等报道,抗嗜中性白细胞胞质抗体(antineuLrophil cytoplasmic antibody,ANCA)可在90%的AIH-Ⅰ型病人出现,并指出有助于诊断那些常规自身抗体阴性的AIH-Ⅰ型病人。
自身免疫性肝炎_自身免疫性肝炎 -鉴别诊断
病毒性肝炎
本病的临床表现特点与AIH相似,但肝外多系统表现较少见,男性多于女性,好发人群为东南亚和东亚地区的黄种人。实验室检查的特点是血清中可检获病毒标志抗原,二者在临床表现上的不同是AIH好发于女性,多见于北欧、西欧的白种人,肝外多系统表现常见。在化验检查上AIH有高γ一球蛋白血症,血清中存在多种高滴度的自身抗体,如ANA、SMA、LKM、抗一SLA;而病毒性肝炎患者血清中主要是肝炎病毒标志物阳性。二者在治疗反应上AIH对皮质激素疗效好,病毒性肝炎对皮质激素疗效差。
酒精性肝病
酒精性肝病患者多有酗酒史,每日饮酒超过40g,大于5年,男性多于女性,临床表现为疲乏、食欲不振、腹胀、恶心、呕吐、营养不良等,体征有肝脏肿大,发展到肝硬化可出现脾大、腹水、上消化道出血等.实验室检查AST>ALT,GGT升高。二者的鉴别是酒精性肝病患者多种自身抗体如ANA、SMA、IKM及抗一SLA检测均阴性。
原发性胆汁性肝硬化(PBC)
本病多发于中年女性,临床特点是:乏力、皮肤瘙痒,后期可出现黄疸和黄色疣。实验室检查的特点是ALP和Y一球蛋白升高,血清IgM、胆红素升高,转氨酶(ALT或AST)在大多数患者中只是轻微升高,抗线粒体抗体(AMA)阳性,组织学上主要表现为小叶间胆管和界板胆管的慢性非化脓性胆管炎。
原发性硬化性胆管炎(PSC)
本病好发于25―40岁男性,临床表现为进行性梗阻性黄疸,常伴有溃疡性结肠炎、克罗恩病或腹膜后纤维化;实验室检查特点是ALP升高;转氨酶升高;ERC37及PTC检查可见胆管有节段性弥漫性病变,典型的呈念珠样病变。
药物性肝病
药物性肝病的特征是起病前1~4周内有服用对肝脏损伤作用的药物史,比如扑热息痛、利福平、甲基多巴、呋喃坦啶等,临床症状有发热、皮疹、皮肤瘙痒、乏力、纳差、黄疸等。实验室检查若以肝实质损害为主,表现为ALT和AST升高,若以胆汁淤积为主则表现为ALP升高,周围血内嗜酸粒细胞可增高。各种肝炎病毒血清标志物均阴性。二者在临床表现上的不同是棚患者多见于女性,典型表现为瘙痒、关节疼痛和黄疸,症状的发生和消退与服药无关是鉴别的要点;二者在生化检查上的鉴别是AIH有ANA、SMA、LKM及抗一SLA等多种自身抗体。
自身免疫性肝炎_自身免疫性肝炎 -治疗原则
自身免疫性肝炎的治疗原则主要是抑制异常的自身免疫反应,治疗指征主要根据炎症活动程度,而非肝功能受损程度。如若病人出现症状明显,病情进展快或γ球蛋白≥正常值的2倍,以及谷草转氨酶≥正常值5倍、谷丙转氨酶≥正常值10倍等情况时,可考虑使用皮质类固醇治疗。经使用免疫抑制剂治疗后,65%的病人可获得临床、生化和组织学缓解。有肝硬化和无肝硬化病人10年生存率分别为89%和90%,因此,有必要严格规范用药。
药物治疗
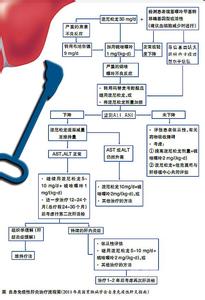
AIH治疗的主要目的是缓解症状,改善肝功能及病理组织异常,减慢向肝纤维化的进展。单独应用糖皮质激素或联合硫唑嘌呤治疗是目前AIH的标准治疗方案。
1.治疗指征:
(1)绝对指征血清AST≥10倍正常值上限,或血清AST≥5倍正常值上限伴γ-球蛋白≥2倍正常值上限;组织学检查示桥接坏死或多小叶坏死。
(2)相对指征有乏力、关节痛、黄疸等症状,血清AST和(或)γ-球蛋白水平异常但低于绝对指征标准,组织学检查示界面性肝炎。
2.初始治疗方案
(1)单用强的松疗法适合于白细胞明显减少、妊娠、伴发肿瘤或硫嘌呤甲基转移酶缺陷者,或仅需短程治疗者(≤6个月)。第一周:强的松60mg/d;第二周:40mg/d;第三周:30mg/d;第四周:30mg/d;第五周起:20mg/d,维持到治疗终点。
(2)强的松与硫唑嘌呤联合疗法适用于绝经后妇女、骨质疏松、脆性糖尿病、肥胖、痤疮、心理不稳定或有高血压者。强的松剂量为第一周:30mg/d;第二周:20mg/d;第三周:15mg/d;第四周:15mg/d;第五周起:10mg/d。第一周开始即同时服用硫唑嘌呤50mg/d,维持到治疗终点。
3.初始治疗的终点及对策成人AIH应持续治疗至缓解、治疗失败、不完全反应或发生药物毒性等终点(见表3)。90%患者开始治疗2周内血清转氨酶、胆红素和γ-球蛋白水平即有改善,但组织学改善滞后3~6个月,所以通常需要治疗12个月以上才可能达到完全缓解。尽管有些患者停止治疗后仍可持续缓解,多数患者需要维持治疗以防止复发。
4.复发及其对策复发指获得病情缓解并停药后转氨酶再次升高超过正常上限值3倍和/或血清γ-球蛋白水平超过2000mg/dL。一般在停药后的2年内发生。复发的患者进展为肝硬化、发生消化道出血及死于肝功能衰竭的危险性更高。对首次复发者可重新选用初治方案,但复发至少2次者则需调整治疗方案,原则是采用更低剂量以及更长时间的维持治疗,以缓解症状并使转氨酶控制在正常值5倍以下。一般在采用泼尼松诱导缓解后每月减量2.5mg,直至保持上述指标的最低剂量(多数患者的最低平均剂量为7.5mg/d)后进行长期维持治疗。为避免长期应用糖皮质激素的不良反应,也可在病情缓解后将泼尼松在每月减量2.5mg的同时增加硫唑嘌呤每天2mg/kg,直至将泼尼松撤除单独应用硫唑嘌呤的最低维持量。此外也可采用联合治疗的最低剂量。
5.替代治疗在高剂量糖皮质激素治疗下仍无组织学缓解,或出无法耐受药物相关不良反应的患者可考虑应用其他药物作为替代方案。如环孢素A、他克莫司、布地奈德等可能对糖皮质激素抵抗的成人患者有效,对不能耐受硫唑嘌呤者可试用6-巯基嘌呤或吗替麦考酚酯。此外,也可试用熊去氧胆酸、甲氨蝶呤、环磷酰胺等,但上述药物的疗效尚需大规模临床试验加以证实。
肝移植
肝移植是治疗终末期AIH肝硬化的有效方法,急性起病表现为暴发性肝衰竭经激素治疗无效、及慢性起病在常规治疗中或治疗出现肝功能不全表现的患者应行肝移植手术。移植后5年存活率为80%~90%,10年存活率为75%,多数患者于肝移植后1年内自身抗体转阴,高γ-球蛋白血症缓解。术后可有AIH复发,在肝移植前有暴发性肝功能衰竭患者,则复发率高。复发患者的治疗仍为强的松单独治疗或与硫唑嘌呤联合使用,多数患者可有效控制病情,效提高移植成功率和生存率。
自身免疫性肝炎_自身免疫性肝炎 -预后
AIH的预后差异较大,未经治疗的患者可缓慢进展为肝硬化,或发展为急性、亚急性、暴发性肝病,最终以各种并发症而死亡。回顾性分析表明严重的AIH患者如果不治疗3年的生存率为50%,5年为10%。治疗后患者20年的生存率达80%,其寿命与性别、年龄相匹配的正常健康人群无明显差别。无症状者、携带HLA-DR3者对预后相对较好。早期诊断并给予恰当的治疗是改善预后的重要手段。
自身免疫性肝炎_自身免疫性肝炎 -饮食宜忌
饮食宜高糖、高热量、高蛋白、低脂肪。定量定时,保证充分的维生素、纤维素。急性期饮食宜清淡;宜选用具有治疗作用的食物,如大麦苗、南瓜根、柚子、荸荠、泥鳅、豆腐、蛤蜊、田螺、茭白、甘薯、金针菜、薏米、蚌、玉米须、芹菜;改善肝功能的食物;泥鳅、鲫鱼、鱼鳔、带鱼、瘦猪肉、甲鱼、金针菜、木耳、鸭、沙虫、银鱼、兔肉、红枣、花生、冰糖。
忌酒、烟;忌辛辣刺激性食物,如葱、蒜、韭菜、桂皮、花椒、辣椒;忌肥腻高脂肪食物,如肥猪肉、狗肉等;腹水病人忌过咸食物,限制水入量;肝硬化病人忌多骨刺、粗纤维食物。
 爱华网
爱华网